Résumé
Une approche directe pour limiter les transmissions virales dans l'air consiste à les inactiver dans un court délai après leur production. La lumière ultraviolette germicide, généralement à 254nm, est efficace dans ce contexte mais, utilisée directement, elle peut présenter un risque pour la santé de la peau et des yeux. En revanche, la lumière UV-C lointaine (207-222nm) tue efficacement les agents pathogènes, potentiellement sans dommage pour les tissus humains exposés. Nous avons précédemment démontré que la lumière UVC lointaine de 222nm tue efficacement le virus de la grippe aéroporté et nous étendons ces études pour explorer l'efficacité de la lumière UV-C lointaine contre les coronavirus humains aéroportés alpha HCoV-229E et beta HCoV-OC43. De faibles doses de 1.7 et 1.2 mJ/cm² ont inactivé 99.9% des coronavirus 229E et OC43 en aérosol, respectivement. Comme tous les coronavirus humains ont une taille génomique similaire, on s'attend à ce que la lumière UV-C lointaine présente une efficacité d'inactivation similaire contre d'autres coronavirus humains, y compris le SARS-CoV-2. D'après les résultats obtenus pour le beta-HCoV-OC43, une exposition continue aux UVC lointains dans des lieux publics occupés, à la limite d'exposition réglementaire actuelle (~3 mJ/cm2/heure), entraînerait une inactivation virale d'environ 90% en ~8 minutes, 95% en ~11 minutes, 99% en ~16 minutes et 99,9% en ~25 minutes. Ainsi, tout en restant dans les limites de dose réglementaires actuelles, l'exposition aux UV-C lointains à faible débit de dose peut potentiellement permettre une réduction importante du niveau ambiant de coronavirus en suspension dans l'air dans les lieux publics occupés.
Introduction
La maladie à coronavirus 2019 (COVID-19) a été signalée pour la première fois en décembre 2019, puis caractérisée comme une pandémie par l'Organisation mondiale de la santé le 11 mars 2020. Malgré les efforts considérables déployés pour contenir la propagation de la maladie, celle-ci s'est propagée dans le monde entier avec plus de 5.3 millions de cas confirmés et plus de 340 000 décès confirmés au 25 mai 2020 (Réf.1). La transmission du SRAS-CoV-2, le coronavirus bêta à l'origine du COVID-19, se ferait à la fois par contact direct et par voie aérienne, et des études sur la stabilité du SRAS-CoV-2 ont montré sa viabilité dans les aérosols pendant au moins 3 heures (Réf.2). Compte tenu de la propagation rapide de la maladie, y compris par l'intermédiaire de porteurs asymptomatiques (Réf.3), il est de toute évidence important d'explorer des technologies d'atténuation pratiques permettant d'inactiver le virus dans les lieux publics et de limiter ainsi la transmission par voie aérienne.
L'exposition à la lumière ultraviolette (UV) est une approche antimicrobienne directe (Réf.4) et son efficacité contre différentes souches de virus aéroportés est établie depuis longtemps (Réf.5). Le type de lumière UV le plus couramment utilisé pour les applications germicides est une lampe à arc à vapeur de mercure à basse pression, émettant autour de 254nm ; plus récemment, la technologie des lampes au xénon a été utilisée, qui émet un large spectre UV (Réf.6). Toutefois, si ces lampes peuvent être utilisées pour désinfecter des espaces inoccupés, l'exposition directe à des lampes UV germicides classiques dans des espaces publics occupés n'est pas possible, car l'exposition directe à ces longueurs d'onde de lampes germicides peut présenter un risque pour la santé, tant pour la peau que pour les yeux (Réf.7,8,9,10).
En revanche, il a été démontré que la lumière UV-C lointaine (207 à 222nm) est aussi efficace que la lumière UV germicide conventionnelle pour tuer les micro-organismes (Réf.11), mais les études réalisées à ce jour (Réf.12,13,14,15) suggèrent que ces longueurs d'onde n'entraînent pas les problèmes de santé humaine associés à l'exposition directe à la lumière UV germicide conventionnelle. En bref (voir ci-dessous), la raison en est que la lumière UVC lointaine a une portée dans les matériaux biologiques inférieure à quelques micromètres, et qu'elle ne peut donc pas atteindre les cellules humaines vivantes de la peau ou des yeux, étant absorbée par la couche cornée de la peau ou la couche lacrymale des yeux. Mais comme les virus (et les bactéries) sont extrêmement petits, la lumière UV-C lointaine peut quand même les pénétrer et les tuer. Ainsi, la lumière UV-C lointaine possède potentiellement les mêmes propriétés germicides hautement efficaces que la lumière UV, mais sans les risques associés pour la santé humaine (Réf.12,13,14,15). Plusieurs groupes ont donc proposé que la lumière UV-C lointaine (207 ou 222nm), qui peut être générée à l'aide de lampes à excimère peu coûteuses, constitue une technologie antimicrobienne potentielle sûre et efficace (Réf.12,13,14,15,16,17,18) qui peut être déployée dans les lieux publics occupés.
La base mécanistique biophysique de cette approche des UV-C lointains (Réf.12) est que la lumière dans cette gamme de longueur d'onde a une profondeur de pénétration très limitée. Plus précisément, la lumière UV-C lointaine (207-222nm) est très fortement absorbée par les protéines par le biais de la liaison peptidique, et d'autres biomolécules (Réf.19,20), de sorte que sa capacité à pénétrer dans les matériaux biologiques est très limitée par rapport, par exemple, à la lumière UV germicide conventionnelle de 254nm, ou plus (Réf.21,22). Cette pénétration limitée reste néanmoins bien supérieure à la taille des virus et des bactéries, de sorte que la lumière UVC lointaine est aussi efficace pour tuer ces agents pathogènes que la lumière UV germicide conventionnelle (Réf.12,13,14). Cependant, contrairement à la lumière UV germicide, la lumière UV-C lointaine ne peut pénétrer ni la couche cornée humaine (la couche externe de cellules mortes de la peau), ni la couche lacrymale oculaire, ni même le cytoplasme des cellules humaines individuelles. Ainsi, la lumière UV-C lointaine ne peut pas atteindre ou endommager les cellules vivantes de la peau ou de l'œil humain, contrairement à la lumière UV germicide conventionnelle qui peut atteindre ces cellules sensibles (Réf.7,8,9,10).
En résumé, la lumière UV-C lointaine devrait avoir à peu près les mêmes propriétés antimicrobiennes que la lumière UV germicide conventionnelle, mais sans produire les effets correspondants sur la santé. Si tel est le cas, la lumière UV-C lointaine pourrait être utilisée dans les lieux publics occupés pour prévenir la transmission aérienne de personne à personne d'agents pathogènes tels que les coronavirus.
Nous avons précédemment montré qu'une très petite dose (2mJ/cm²) de lumière UV-C lointaine à 222nm était très efficace pour inactiver le virus de la grippe H1N1 en aérosol (Réf.23). Dans ce travail, nous explorons l'efficacité de la lumière de 222nm contre deux coronavirus humains aéroportés : alpha HCoV-229E et beta HCoV-OC43. Tous deux ont été isolés il y a plus de 50 ans et sont endémiques dans la population humaine, causant 15 à 30% des infections des voies respiratoires chaque année (Réf.24). Comme le SARS-CoV-2, le virus HCoV-OC43 appartient au genre bêta (Réf.25).
Nous avons mesuré l'efficacité avec laquelle la lumière UV-C lointaine inactive ces deux coronavirus humains lorsqu'ils sont exposés à des gouttelettes d'aérosol de taille similaire à celles générées par l'éternuement et la toux (Réf.26). Comme tous les coronavirus ont une taille physique et génomique comparable, un déterminant essentiel de la réponse aux rayonnements (Réf.27), nous avons émis l'hypothèse que les deux virus répondraient de manière similaire à la lumière UV-C lointaine, et en fait que tous les coronavirus répondront de manière similaire.
Résultats
Inactivation des coronavirus humains après exposition à la lumière de 222nm dans le test d'infectivité des aérosols.
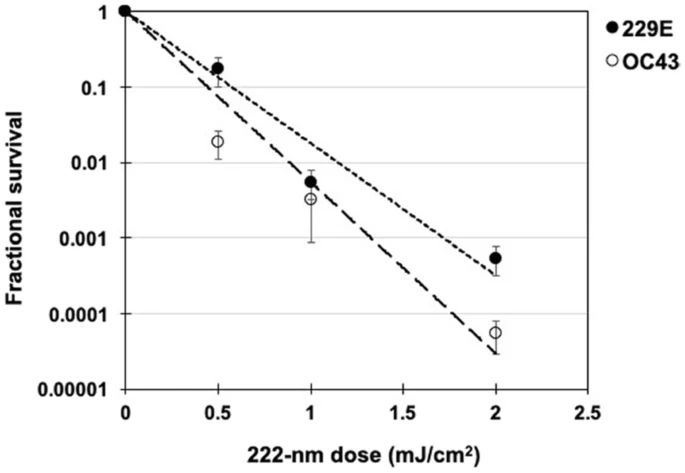
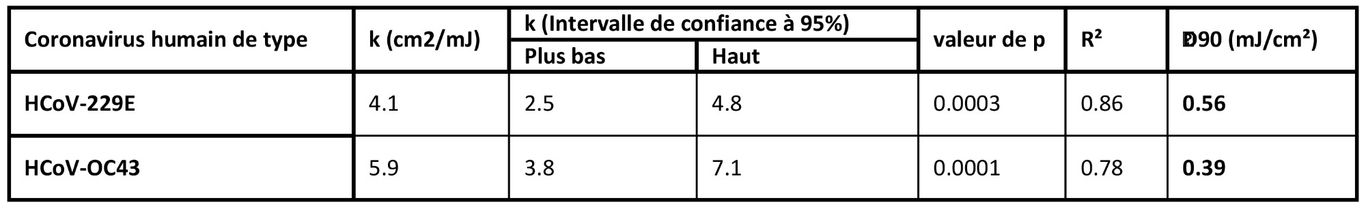
Nous avons utilisé une approche standard pour mesurer l'inactivation virale, en évaluant l'infectivité des coronavirus dans des cellules hôtes humaines (cellules pulmonaires normales), dans ce cas après exposition dans des aérosols à différentes doses de lumière UV-C lointaine. Nous avons quantifié l'infectivité du virus à l'aide du test de la dose infectieuse de 50% en culture tissulaire TCID50 (Réf.28), et estimé les unités formatrices de plaques (PFU)/ml correspondantes en utilisant la conversion PFU/ml = 0,7 TCID50 (Réf.29). Le schéma ci-dessous montre la survie fractionnelle des coronavirus HCoV-229E et HCoV-OC43 en aérosol, exprimée en UFP/UFP en fonction de la dose incidente de 222nm. Une régression linéaire robuste (voir tableau ci-dessous) utilisant les moindres carrés itérés repondérés (Réf.30) a indiqué que la survie des deux genres alpha et beta est cohérente avec un modèle exponentiel classique de désinfection par UV (R2 = 0.86 pour HCoV-229E et R2 = 0.78 pour HCoV-OC43). Pour le coronavirus alpha HCoV-229E, la constante de vitesse d'inactivation (taux de susceptibilité) était k = 4.1 cm²/mJ (intervalles de confiance à 95% (C.I.) 2.5-4.8), ce qui correspond à une section transversale d'inactivation (ou la dose requise pour tuer 90 % des virus exposés) de D90 = 0.56mJ/cm². De même, le taux de sensibilité du bêta-coronavirus HCoV-OC43 était de k = 5.9 cm²/mJ (95 % C.I. 3.8-7.1), ce qui correspond à une section d'inactivation de D90 = 0.39 mJ/cm².
La survie des coronavirus en fonction de la dose de lumière UV-C lointaine. La survie fractionnelle, PFUUV / PFUcontrols, est tracée en fonction de la dose de lumière UV-C lointaine de 222nm. Les résultats sont rapportés sous forme d'estimation des unités formatrices de plaques (PFU)/ml en utilisant la conversion PFU/ml = 0.7 TCID50 (Réf.29) en appliquant la distribution de Poisson. Les valeurs sont rapportées en tant que moyenne ± SEM de plusieurs expériences (n = 3 pour l'alpha HCoV-229E et n = 4 pour le beta HCoV-OC43) ; les lignes représentent les régressions les mieux ajustées à l'équation (1) (voir texte et tableau ci-dessous).
Tableau : Paramètres de régression linéaire pour les valeurs ln[S] [survie] normalisées (équation 1) en tant que variable dépendante et la dose UV (D, mJ/cm2) en tant que variable indépendante. k est la constante de vitesse d'inactivation UV ou le facteur de susceptibilité (cm²/mJ). La régression linéaire a été effectuée avec le terme d'interception fixé à zéro, ce qui représente la définition d'une survie relative de 100% à une dose UV nulle. La section transversale d'inactivation du coronavirus, D90 (la dose UV qui inactive 90% du virus exposé) a été calculée en utilisant D90 = - ln[1 - 0,90]/k.
Test d'intégration virale
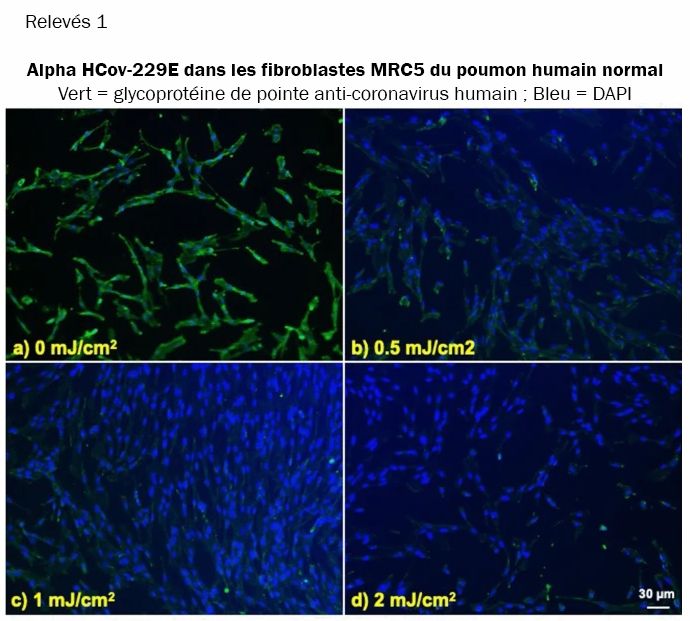
Nous avons étudié l'intégration du coronavirus dans les cellules hôtes pulmonaires humaines, toujours après exposition des aérosols à différentes doses de lumière UV-C lointaine. Les relevés 1 et 2 montrent des images fluorescentes 10x représentatives de cellules pulmonaires humaines MRC-5 et WI-38 incubées, respectivement, avec HCoV-229E (relevés 1) et HCoV-OC43 (relevés 2), qui ont été exposés sous forme d'aérosols à différentes doses d'UVC lointain. La solution virale a été recueillie dans le BioSampler après avoir traversé la chambre aérosol tout en étant exposée à 0, 0.5, 1 ou 2mJ/cm² de lumière 222nm. Les cellules ont été incubées avec le virus exposé pendant une heure, le milieu a été remplacé par un milieu d'infection frais et l'immunofluorescence a été réalisée 24 heures plus tard. Nous avons évalué l'expression de la glycoprotéine de l'épi viral dans les lignées cellulaires humaines, dont la sous-unité fonctionnelle S2 est hautement conservée parmi les coronavirus (Réf.31,32). Dans les relevés 1 et 2, la fluorescence verte (Alexa Fluor-488 utilisé comme anticorps secondaire contre l'anticorps anti-glycoprotéine de pointe du coronavirus humain) indique qualitativement l'infection des cellules par le virus vivant, tandis que les noyaux ont été contre-colorés avec du DAPI apparaissant comme une fluorescence bleue. Pour l'alpha HCoV-229E et le beta HCoV-OC43, l'exposition à la lumière de 222nm a réduit l'expression de la glycoprotéine virale de pointe comme indiqué par une réduction de la fluorescence verte.
Infection de cellules pulmonaires humaines par l'alpha HCoV-229E irradié en aérosol en fonction de la dose de lumière UV-C lointaine. Images fluorescentes représentatives de fibroblastes de poumon humain normal MRC-5 infectés par l'alpha coronavirus humain 229E exposé sous forme d'aérosol. La solution virale a été recueillie dans le BioSampler après avoir traversé la chambre d'aérosol tout en étant exposée à (a) 0, (b) 0.5, (c) 1 ou (d) 2mJ/cm² de lumière 222nm. La fluorescence verte indique qualitativement les cellules infectées (vert = Alexa Fluor-488 utilisé comme anticorps secondaire contre l'anticorps anti-glycoprotéine de pointe du coronavirus humain ; bleu = colorant nucléaire DAPI). Les images ont été acquises avec un objectif 10× ; la barre d'échelle s'applique à tous les panneaux des relevés 1.
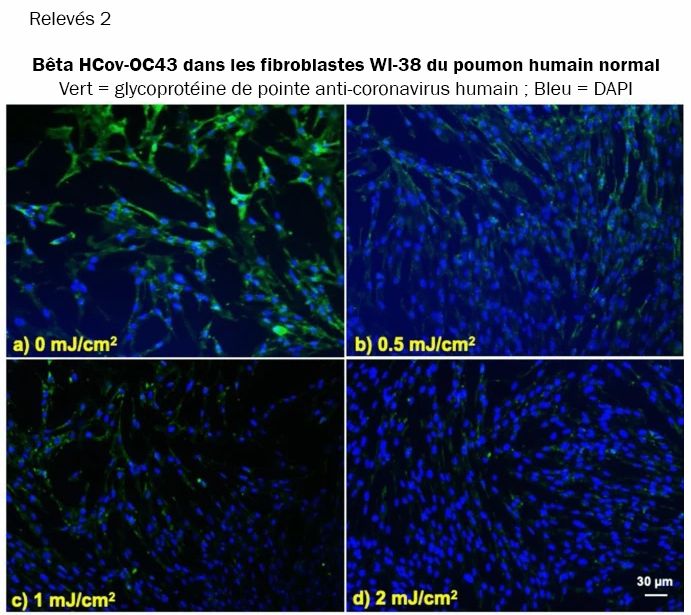
Infection de cellules pulmonaires humaines à partir d'aérosols irradiés de beta HCoV-OC43 en fonction de la dose de lumière UV-C lointaine. Images fluorescentes représentatives de fibroblastes de poumon humain normal WI-38 infectés par le beta coronavirus humain OC43 exposé sous forme d'aérosol. La solution virale a été recueillie dans le BioSampler après avoir traversé la chambre d'aérosol tout en étant exposée à (a) 0, (b) 0.5, (c) 1 ou (d) 2mJ/cm² de lumière 222-nm. La fluorescence verte indique qualitativement les cellules infectées (vert = Alexa Fluor-488 utilisé comme anticorps secondaire contre l'anticorps anti-glycoprotéine de pointe du coronavirus humain ; bleu = colorant nucléaire DAPI). Les images ont été acquises avec un objectif 10× ; la barre d'échelle s'applique à tous les panneaux de la figure.
Discussion
La gravité de la pandémie de COVID-19 en 2020 justifie le développement et le déploiement rapides de contre-mesures efficaces pour réduire la transmission de personne à personne à l'intérieur des bâtiments. Nous avons mis au point une approche prometteuse utilisant une lumière UV-C lointaine de 222nm générée par des lampes excimères filtrées, qui inactive les virus aéroportés sans induire de dommages biologiques dans les cellules et les tissus humains exposés (Réf.11,12,13,14,15,16,17,18). Cette approche repose sur le principe biophysique selon lequel la lumière UV-C lointaine, en raison de sa pénétration très limitée dans les matériaux biologiques, peut traverser et tuer des virus et des bactéries dont les dimensions sont généralement de l'ordre du micromètre ou plus petites, mais ne peut pas pénétrer même les couches externes de cellules mortes de la peau humaine, ni la couche lacrymale externe à la surface de l'œil humain (Réf.12).
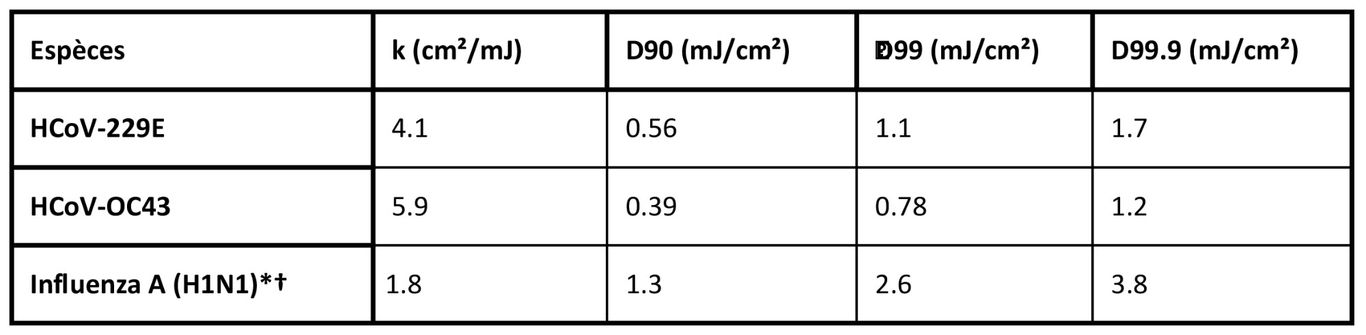
Dans ce travail, nous avons utilisé une chambre d'irradiation d'aérosol pour tester l'efficacité de la lumière UV-C lointaine de 222nm pour inactiver deux coronavirus humains en aérosol, le beta HCoV-OC43 et l'alpha HCoV-229E. Comme le montre les relevés 1, l'inactivation des deux coronavirus humains par la lumière de 222nm suit un modèle de désinfection exponentiel typique, avec une constante d'inactivation pour HCoV-229E de k = 4.1cm²/mJ (95% C.I. 2.5-4.8), et k = 5.9cm²/mJ (95% C.I. 3.8-7.1) pour HCoV-OC43. Ces valeurs impliquent que des doses de lumière UV de 222nm de seulement 1.7mJ/cm² ou 1.2mJ/cm² respectivement produisent une inactivation de 99.9% (réduction de 3 log) de l'alpha HCoV-229E ou du beta HCoV-OC43 aérosolisés. Le tableau ci-dessous présente un résumé des valeurs de k et des valeurs correspondantes de D90, D99 et D99.9 que nous avons obtenues pour les coronavirus, ainsi que nos résultats antérieurs pour le virus de la grippe H1N1 en aérosol (Réf.23). La différence relativement faible de sensibilité des coronavirus de la grippe A (H1N1) et des coronavirus humains à la lumière de 222nm est probablement attribuable aux différences de structure, de taille du génome et de configuration des acides nucléiques (Réf.33). Il est également important de noter que les résultats précédents avec le virus H1N1 utilisaient un test de concentration fluorescente pour évaluer la survie du virus (Réf.23), contrairement au présent travail qui a utilisé le test TCID50. Si les deux tests sont largement utilisés pour déterminer avec précision l'infectivité virale (Réf.34), le premier utilise l'immunofluorescence pour détecter un antigène viral spécifique, au lieu de dépendre des effets cytopathiques comme dans le test TCID50. Les méthodes et les principes de ces tests étant différents, on peut s'attendre à une certaine variance entre ces deux techniques.
* Les valeurs D99 et D99.9 pour la grippe A (H1N1) sont des valeurs extrapolées, car ces doses n'ont pas été utilisées pendant les tests (Réf.23).
† Nos travaux antérieurs sur le H1N1 utilisaient le test du foyer fluorescent (Réf.23), tandis que les travaux actuels sur les coronavirus utilisent le test TCID50.
Les résultats suggèrent que les deux souches de coronavirus étudiées présentent une sensibilité élevée similaire à l'inactivation par UV-C lointain. La régression linéaire robuste a produit des intervalles de confiance à 95% qui se chevauchent pour la constante de vitesse d'inactivation, k, de 2.5 à 4.8cm²/mJ et de 3.8 à 7.1cm²/mJ respectivement pour les souches 229E et OC43. Comme tous les coronavirus humains ont des tailles génomiques similaires, ce qui est un déterminant primaire de la sensibilité aux UV (Réf.27), il est raisonnable de s'attendre à ce que la lumière UV-C lointaine présente une efficacité d'inactivation similaire contre tous les coronavirus humains, y compris le SARS-CoV-2. Les données obtenues ici sont conformes à cette hypothèse.
Il est utile de comparer les performances de la lumière UVC lointaine avec l'exposition UV-C germicide classique (pic à 254nm). Nous ne connaissons qu'une seule étude de ce type (Réf.35), qui a utilisé un bêta-coronavirus murin en aérosol. L'étude a rapporté un D88 de 0.599mJ/cm², que d'autres (Réf.4) ont utilisé pour estimer le D90 du virus avec une lumière de 254nm à 0.6mJ/cm². Cette valeur est similaire à celles estimées dans les travaux actuels (voir tableau ci-dessus), ce qui suggère une efficacité d'inactivation similaire des UV-C lointains de 222nm et des UV-C germicides conventionnels de 254nm pour les coronavirus en aérosol, et apporte un soutien supplémentaire à la suggestion selon laquelle tous les coronavirus ont des sensibilités similaires à la lumière UV.
La sensibilité des coronavirus à la lumière UV-C lointaine, ainsi que les nombreuses données de sécurité, même pour des expositions aux UV-C lointains beaucoup plus élevées (Réf.12,13,14,15,16,17,18), suggèrent qu'il pourrait être faisable et sûr d'avoir des lampes fournissant une exposition continue à de faibles doses d'UV-C lointains dans les lieux publics - réduisant potentiellement la probabilité de transmission de personne à personne du coronavirus ainsi que d'autres virus saisonniers tels que la grippe. En fait, il existe une limite réglementaire quant à la quantité de lumière de 222nm à laquelle le public peut être exposé, qui est de 23mJ/cm² par exposition de 8 heures (Réf.36,37). D'après les résultats obtenus ici pour le coronavirus bêta HCoV-OC43, une exposition continue aux UV-C lointains à cette limite réglementaire entraînerait une inactivation virale de 90% en 8 minutes environ, de 95% en 11 minutes environ, de 99% en 16 minutes environ et de 99.9% en 25 minutes environ. Ainsi, la désinfection continue de l'air avec la lumière UV-C lointaine à la limite réglementaire actuelle permettrait une réduction importante du niveau ambiant de virus en suspension dans l'air dans les environnements intérieurs occupés.
En conclusion, nous avons montré que de très faibles doses de lumière UV-C lointaine tuent efficacement les coronavirus humains aéroportés transportés par les aérosols. Une dose aussi faible que 1.2 à 1.7mJ/cm² de lumière 222nm inactive 99.9% des coronavirus humains aéroportés testés des deux genres beta et alpha, respectivement. Comme tous les coronavirus humains ont une taille génomique similaire, un déterminant clé de la sensibilité aux rayonnements (Réf.27), il est probable que la lumière UV-C lointaine montrera une efficacité d'inactivation comparable contre d'autres coronavirus humains, y compris le SARS-CoV-2.
Avec les études de sécurité précédentes (Réf.12,13,14,15,16,17,18) et nos études antérieures avec la grippe A (H1N1) (Réf.23), ces résultats suggèrent l'utilité de la lumière UV-C lointaine continue à faible débit de dose dans les lieux publics intérieurs occupés tels que les hôpitaux, les véhicules de transport, les restaurants, les aéroports et les écoles, représentant potentiellement un outil sûr et peu coûteux pour réduire la propagation des virus transmis par voie aérienne. Tout en restant dans les limites de dose réglementaires actuelles, l'exposition aux UV-C lointains à faible débit de dose peut potentiellement permettre de réduire considérablement et en toute sécurité le niveau ambiant de coronavirus transmis par voie aérienne, notamment le SRAS-CoV-2.
Méthodes
Les souches virales
Le HCoV-229E (VR-740) et le HCoV-OC43 (VR-1558) ont été propagés dans des fibroblastes pulmonaires diploïdes humains MRC-5 (CCL-171) et WI-38 (CCL-75), respectivement (tous provenant de ATCC, Manassas, VA). Les deux lignées cellulaires humaines ont été cultivées dans du MEM complété par 10% de sérum fœtal de bovin (FBS), 2mM de L-alanyl-L-glutamine, 100U/ml de pénicilline et 100 μg/ml de streptomycine (Sigma-Aldrich Corp. St. Louis, MO, USA). Le milieu d'infection virale était constitué de MEM ou de RPMI-1640 plus 2% de FBS inactivé par la chaleur pour HCoV-229E et HCoV-OC43, respectivement. Les souches virales ont été propagées par inoculation de flacons contenant des cellules hôtes vieilles de 24 heures, qui étaient confluentes à 80-90%. Après une heure d'incubation, la monocouche cellulaire a été lavée et incubée dans un milieu d'infection frais pendant trois ou quatre jours à 35°C pour HCoV-229E et à 33°C pour HCoV-OC43. Le surnageant contenant le stock viral actif a ensuite été recueilli par centrifugation (300 g pendant 15 minutes). Le titre viral a été déterminé par la dose infectieuse de 50% de la culture tissulaire TCID50 en évaluant les effets cytopathiques (ECP), qui ont été notés au microscope à fond clair (10×) comme la vacuolisation du cytoplasme, l'arrondissement des cellules et la desquamation.
Chambre d'irradiation d'aérosols de paillasse
Une chambre d'irradiation aérosol/virus dynamique à passage unique a été utilisée pour générer, exposer et collecter des échantillons d'aérosols comme décrit précédemment (Réf.23). Les aérosols viraux ont été générés en ajoutant une solution virale dans un nébuliseur de thérapie respiratoire à aérosol étendu à haut débit (Westmed, Tucson, AZ) et en utilisant une pompe à air avec un débit d'entrée de 11L/min. Le virus s'est écoulé dans la chambre et a été mélangé à de l'air sec et humidifié pour maintenir l'humidité entre environ 50 et 70%. L'humidité relative, la température et la distribution granulométrique de l'aérosol ont été contrôlées tout au long du fonctionnement. L'aérosol a été exposé à la lumière UV-C lointaine et finalement collecté à l'aide d'un BioSampler (SKC Inc., Eighty Four, PA).
La lampe UV lointaine était placée à environ 22cm de la chambre d'exposition aux UV et dirigée vers la fenêtre en plastique transmettant les UV de 26cm × 25.6cm × 254μm (TOPAS 8007 × 10, TOPAS Advanced Polymers Inc., Florence, KY). Conformément à nos expériences précédentes utilisant cette chambre (Réf.23), le débit à travers le système était de 12.5L/min. Le volume de la zone d'exposition aux UV était de 4.2L, de sorte que chaque aérosol était exposé pendant environ 20 secondes lorsqu'il traversait la fenêtre. L'ensemble de la chambre d'irradiation était contenu dans une armoire de biosécurité de niveau 2 et toutes les entrées et sorties d'air étaient équipées de filtres HEPA (GE Healthcare Bio-Sciences, Pittsburgh, PA) pour empêcher toute contamination indésirable d'entrer ou de sortir du système.
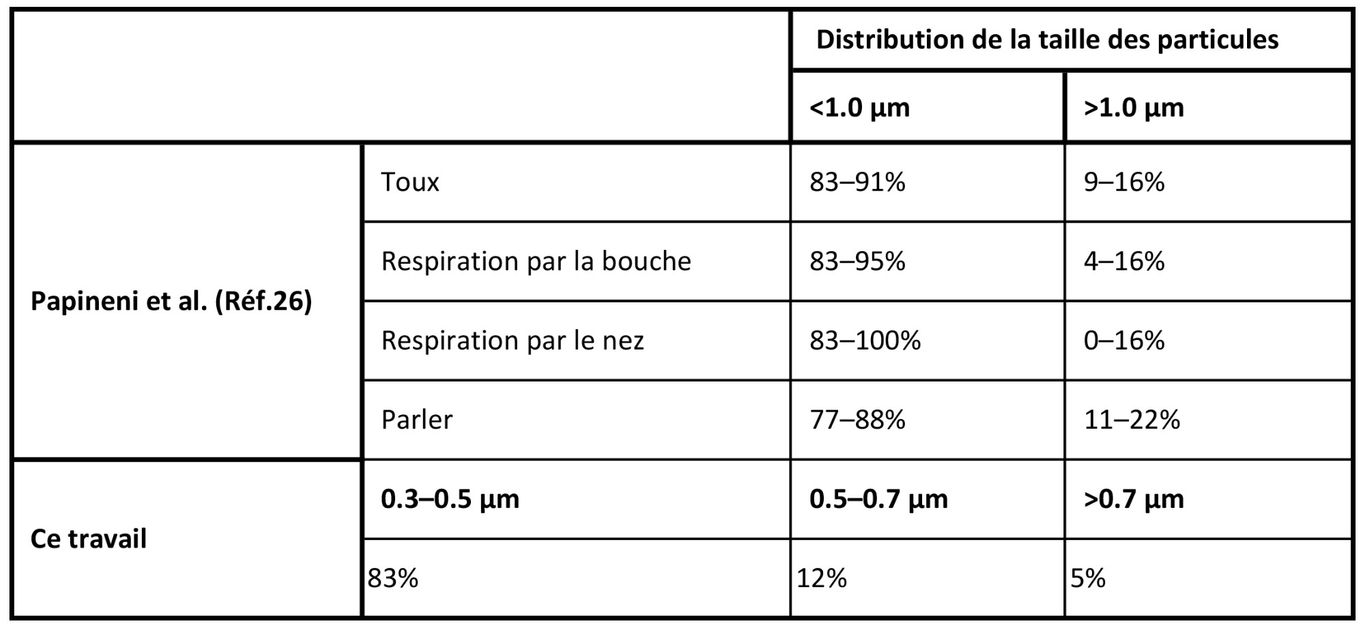
Performances de la chambre d'irradiation
La chambre d'irradiation personnalisée a simulé la transmission de virus en aérosol produits par la toux et la respiration humaines. La chambre a fonctionné à une humidité relative moyenne de 66% et à une température moyenne de 24°C pour toutes les séries. La distribution moyenne de la taille des particules était de 83% entre 0.3μm et 0.5μm, 12% entre 0.5μm et 0.7μm, et 5% > 0.7μm (voir tableau ci-dessous). Les virus aérosolisés ont été efficacement transmis par le système, comme en témoigne le témoin (exposition nulle) présentant une intégration virale claire (relevés 1 et 2, panneaux supérieurs gauches).
Tableau : des exemples de distributions de la taille des particules provenant d'humains au cours de diverses activités sont donnés (Réf.26) ainsi que les valeurs moyennes mesurées pour ce travail.
Lampe UVC lointaine et dosimétrie
La source d'UV-C lointains utilisée dans cette étude était un module de lampe excimère KrCl de 12W 222nm fabriqué par USHIO America (article #9101711, Cypress, CA). La lampe est équipée d'une fenêtre de filtrage optique exclusive pour réduire les émissions de la lampe en dehors du pic d'émission de 222nm du KrCl. La lampe a été positionnée à 22cm de la fenêtre de la chambre d'exposition et dirigée vers le centre de la fenêtre. Les mesures de la puissance optique ont été effectuées à l'aide d'un photodétecteur en silicium amélioré par l'UV à faible puissance 818-UV/DB avec un wattmètre optique 843-R (Newport, Irvine, CA). La dosimétrie a été effectuée avant le début de l'expérience afin de mesurer la fluence à l'intérieur de la chambre à l'emplacement de l'aérosol.
La distance entre la lampe et la chambre d'irradiation a permis à une seule lampe d'irradier uniformément toute la zone de la fenêtre d'exposition. Les mesures effectuées à l'aide du photodétecteur en silicium ont indiqué une intensité d'exposition d'environ 90μW/cm² sur toute la zone d'exposition. La chambre est équipée d'une surface en aluminium réfléchissante opposée à la fenêtre d'exposition. Comme dans nos précédents travaux avec cette chambre (Réf.23), la réflectivité de cette surface était d'environ 15%. Nous avons donc estimé de manière conservatrice que l'intensité sur l'ensemble de la zone d'exposition était de 100μW/cm2. La lampe étant positionnée à 22cm de la fenêtre et compte tenu des 20 secondes nécessaires à une particule aérosol pour traverser la fenêtre d'exposition, nous avons calculé que la dose d'exposition totale à une particule était de 2 mJ/cm². Nous avons utilisé des feuilles supplémentaires de fenêtres en plastique transmettant les UV pour réduire uniformément l'intensité à travers la région d'exposition afin de créer différentes conditions d'exposition. Alors que dans nos travaux précédents avec ces feuilles, nous avons mesuré une transmission plus proche de 65% (Réf.23), pour ces tests, nous avons mesuré la transmission 222nm de chaque feuille à environ 50%. Cette diminution de la transmission est probablement due à la photodégradation du plastique au fil du temps (Réf.4). L'ajout d'une ou deux feuilles de plastique couvrant la fenêtre d'exposition diminue la dose d'exposition à 1 et 0.5mJ/cm², respectivement.
Protocole expérimental
Comme décrit précédemment (Réf.23), la solution virale dans le nébuliseur consistait en 1ml de milieu d'Eagle modifié (MEM, Life Technologies, Grand Island, NY) contenant 107-108 TCID50 de coronavirus, 20ml d'eau désionisée et 0.05ml de solution saline équilibrée de Hank avec calcium et magnésium (HBSS++). La chambre d'irradiation a fonctionné avec des particules virales en aérosol circulant dans la chambre et le canal de dérivation pendant 5 minutes avant chaque prélèvement, afin d'établir la valeur d'humidité relative souhaitée. Le prélèvement des échantillons a été initié en modifiant le flux d'air du canal de dérivation vers le BioSampler à l'aide d'un ensemble de vannes à trois voies. Le BioSampler a été initialement rempli de 20ml de HBSS++ pour capturer l'aérosol. Pendant chaque période d'échantillonnage, qui a duré 30 minutes, l'intérieur de la chambre d'irradiation a été exposé à une lumière UV-C lointaine de 222nm entrant par la fenêtre en plastique. La variation de la dose d'UV-C lointains délivrée aux particules d'aérosol a été obtenue en insérant des films plastiques transparents aux UV supplémentaires comme décrit ci-dessus, délivrant ainsi les trois doses d'essai de 0.5, 1.0 et 2.0 mJ/cm². Les études de contrôle à dose nulle ont été réalisées avec la lampe excimère éteinte. Une fois la période d'échantillonnage terminée, la solution du BioSampler a été utilisée pour les essais d'infectivité virale.
Tests d'infectivité virale
TCID50
Nous avons utilisé le test de la dose infectieuse à 50% sur culture tissulaire pour déterminer l'infectivité du virus (Réf.28). En bref, 105 cellules hôtes ont été placées dans chaque puits de plaques à 96 puits le jour précédant l'expérience. Les cellules ont été lavées deux fois dans du HBSS++ et des dilutions sérielles 1:10 dans le milieu d'infection du virus exposé provenant du BioSampler ont été superposées aux cellules pendant deux heures. Les cellules ont ensuite été lavées deux fois dans du HBSS++, recouvertes de milieu d'infection frais et incubées pendant trois ou quatre jours à 34°C. Les effets cytopathiques (ECP) ont été notés au microscope à fond clair (10×) comme la vacuolisation du cytoplasme, l'arrondissement des cellules et la desquamation. La DICT50 a été calculée selon la méthode de Reed et Muench (Réf.28,38). Pour confirmer les scores de l'ECP, les échantillons ont été fixés dans du méthanol à 100% pendant cinq minutes et colorés avec du cristal violet à 0.1%. Les résultats sont rapportés en tant qu'estimation des unités formatrices de plaques (UFP)/ml en utilisant la conversion UFP/ml = 0.7 DICT50 en appliquant la distribution de Poisson (Réf.29).
Immunofluorescence
Pour évaluer si des doses croissantes de lumière de 222nm réduisaient le nombre de cellules infectées, nous avons effectué un protocole standard d'immunocoloration fluorescente pour détecter un antigène viral dans les cellules humaines hôtes (Réf.23). En bref, 2 × 105 cellules hôtes (cellules MRC-5 pour HCoV-229E et WI-38 pour HCoV-OC43) ont été placées dans chaque puits de plaques à 48 puits le jour précédant l'expérience. Après un passage dans la chambre d'irradiation pendant 30 minutes, 150μl de suspension virale recueillie dans le BioSampler ont été superposés sur la monocouche de cellules hôtes. Les cellules ont été incubées avec le virus pendant une heure, puis lavées trois fois avec du HBSS++, et enfin incubées pendant la nuit dans un milieu d'infection frais. Les cellules infectées ont ensuite été fixées dans du méthanol glacé à 100% à 4°C pendant 5 minutes et marquées avec une glycoprotéine de pointe anti-coronavirus humain (40021-MM07, Sino Biologicals US Inc., Chesterbrook, PA) au 1:200 dans du HBSS++ contenant 1% d'albumine de sérum bovin (BSA ; Sigma-Aldrich Corp. St. Louis, MO, USA) à température ambiante pendant une heure en agitant légèrement. Les cellules ont été lavées trois fois dans du HBSS++ et marquées avec de l'anti-souris de chèvre Alexa Fluor-488 (Life Technologies, Grand Island, NY) 1:800 dans du HBSS++ contenant 1% de BSA, à température ambiante pendant 30 minutes dans l'obscurité avec une légère agitation. Après trois lavages dans HBSS++, les cellules ont été colorées avec du Vectashield contenant du DAPI (4′,6-diamidino-2-phénylindole) (Vector Laboratories, Burlingame, CA) et observées avec l'objectif 10× d'un microscope à fluorescence Olympus IX70 équipé d'un appareil photo numérique à haute résolution et à haut rendement Photometrics PVCAM et du logiciel Image-Pro Plus 6.0 (Media Cybernetics, Bethesda, MD). Pour chaque dose de 222nm et chaque genre de virus, les résultats représentatifs ont été répétés deux fois. Pour chaque échantillon, jusqu'à dix champs de vue d'images fusionnées de DAPI et d'Alexa Fluor-488 ont été acquis.
Analyse des données
La fraction survivante (S) du virus a été calculée en divisant la fraction PFU/ml à chaque dose d'UV (PFUUV) par la fraction à dose nulle (PFUcontrols) : S = PFUUV/PFUcontrols. Les valeurs de survie ont été calculées pour chaque expérience répétée et transformées en logarithme naturel (ln) pour rapprocher la distribution des erreurs de la normale (Réf.39). Une régression linéaire robuste utilisant les moindres carrés itérés repondérés (IWLS) (Réf.40,41) a été effectuée dans le logiciel R 3.6.2 en utilisant ces valeurs ln[S] normalisées comme variable dépendante et la dose d'UV (D, mJ/cm²) comme variable indépendante. Grâce à cette approche, la survie du virus [S] a été décrite par une cinétique de premier ordre selon l'équation (Réf.4) :
ln(S) = -k x D
où k est la constante de vitesse d'inactivation UV ou le facteur de susceptibilité (cm²/mJ). La régression a été effectuée avec le terme d'interception fixé à zéro, ce qui représente la définition d'une survie relative de 100% à une dose UV nulle, séparément pour chaque souche virale étudiée. Les données à la dose zéro, qui par définition représentent ln[S] = 0, n'ont pas été incluses dans la régression. Les incertitudes (intervalles de confiance à 95%, IC) pour le paramètre k de chaque souche virale ont été estimées par bootstrapping pour chaque méthode de régression, car le bootstrapping peut donner lieu à des estimations d'incertitude plus réalistes, par rapport à l'approximation analytique standard basée sur la normalité asymptotique, dans de petits ensembles de données comme ceux utilisés ici (n = 3 pour HCoV-229E et n = 4 pour HCoV-OC43). La qualité de l'ajustement a été évaluée par le coefficient de détermination (R2). L'analyse des résidus pour l'autocorrélation et l'hétéroscédasticité a été effectuée à l'aide du test de Durbin-Watson (Réf.42) et du test de Breusch-Pagan (mis en œuvre par le paquet R lmtest) (Réf.43), respectivement. Les estimations des paramètres (k) pour chaque souche virale ont été comparées entre elles sur la base des IC à 95% et directement par un test t, en utilisant les tailles d'échantillon, les valeurs de k et leurs erreurs standard. La section transversale d'inactivation du virus, D90, qui est la dose d'UV qui inactive 90% du virus exposé, a été calculée comme suit : D90 = - ln[1 - 0,90]/k. Les autres valeurs de D ont été calculées de manière similaire.
Disponibilité des données
Le fichier de jeu de données généré et/ou analysé au cours de la présente étude est disponible dans le dépôt Open Science Framework (OSF), identifiant : DOI 10.17605/OSF.IO/KGZAF.
Références
- Organisation mondiale de la santé. Rapports de situation sur les maladies à coronavirus (COVID-2019). Disponible sur : https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports (2020).
- van Doremalen, N. et al. Aerosol and surface stability of sars-cov-2 as compared with sars-cov-1. N. Engl. J. Med, (2020).
- Bai, Y. et al. Presumed asymptomatic carrier transmission of covid-19. JAMA, (2020).
- Kowalski, W. J. Ultraviolet Germicidal Irradiation Handbook: UVGI for Air and Surface Disinfection. New York: Springer, (2009).
- Budowsky, E. I. et al. Principles of selective inactivation of viral genome. I. UV-induced inactivation of influenza virus. Arch. Virol. 68(3-4), 239–47 (1981).
- Naunovic, Z., Lim, S. & Blatchley, E. R. III. Investigation of microbial inactivation efficiency of a UV disinfection system employing an excimer lamp. Water Res. 42(19), 4838–46 (2008).
- Trevisan, A. et al. Unusual high exposure to ultraviolet-C radiation. Photochem. Photobiol. 82(4), 1077–9 (2006).
- Zaffina, S. et al. Accidental exposure to UV radiation produced by germicidal lamp: case report and risk assessment. Photochem. Photobiol. 88(4), 1001–4 (2012).
- Setlow, R. B. et al. Wavelengths effective in induction of malignant melanoma. Proc. Natl Acad. Sci. USA 90(14), 6666–70 (1993).
- Balasubramanian, D. Ultraviolet radiation and cataract. J. Ocul. Pharmacol. Ther. 16(3), 285–97 (2000).
- Narita, K. et al. 222-nm UVC inactivates a wide spectrum of microbial pathogens. J Hosp Infect (2020).
- Buonanno, M. et al. 207-nm UV light - a promising tool for safe low-cost reduction of surgical site infections. I: in vitro studies. Plos One 8(10), e76968 (2013).
- Buonanno, M. et al. 207-nm UV light-a promising tool for safe low-cost reduction of surgical site infections. II: In-Vivo Safety Studies. PLoS One 11(6), e0138418 (2016).
- Buonanno, M. et al. Germicidal efficacy and mammalian skin safety of 222-nm uv light. Radiat. Res. 187(4), 483–491 (2017).
- Ponnaiya, B. et al. Far-UVC light prevents MRSA infection of superficial wounds in vivo. Plos One 13(2), e0192053 (2018).
- Narita, K. et al. Disinfection and healing effects of 222-nm UVC light on methicillin-resistant Staphylococcus aureus infection in mouse wounds. J. Photochem. Photobiol. B 178(Supplement C), 10–18 (2018).
- Narita, K. et al. Chronic irradiation with 222-nm UVC light induces neither DNA damage nor epidermal lesions in mouse skin, even at high doses. PLoS One 13(7), e0201259 (2018).
- Yamano, N. et al. Long-term effects of 222 nm ultraviolet radiation C sterilizing lamps on mice susceptible to ultraviolet radiation. Photochem Photobiol, (2020).
- Goldfarb, A. R. & Saidel, L. J. Ultraviolet absorption spectra of proteins. Science 114(2954), 156–7 (1951).
- Setlow, J. The molecular basis of biological effects of ultraviolet radiation and photoreactivation, in Current topics in radiation research, M. Ebert & A. Howard, Editors., North Holland Publishing Company: Amsterdam. p. 195–248 (1966).
- Coohill, T. P. Virus-cell interactions as probes for vacuum-ultraviolet radiation damage and repair. Photochem. Photobiol. 44(3), 359–63 (1986).
- Green, H. et al. Cytotoxicity and mutagenicity of low intensity, 248 and 193 nm excimer laser radiation in mammalian cells. Cancer Res. 47(2), 410–3 (1987).
- Welch, D. et al. Far-UVC light: A new tool to control the spread of airborne-mediated microbial diseases. Sci. Rep. 8(1), 2752 (2018).
- Fehr, A. R. & Perlman, S. Coronaviruses: an overview of their replication and pathogenesis. Methods Mol. Biol. 1282, 1–23 (2015).
- Woo, P. C. et al. Coronavirus genomics and bioinformatics analysis. Viruses 2(8), 1804–20 (2010).
- Papineni, R. S. & Rosenthal, F. S. The size distribution of droplets in the exhaled breath of healthy human subjects. J. Aerosol Med. 10(2), 105–116 (1997).
- Sparrow, A. H., Underbrink, A. G. & Sparrow, R. C. Chromosomes and cellular radiosensitivity. I. The relationship of D0 to chromosome volume and complexity in seventy-nine different organisms. Radiat. Res. 32(4), 915–45 (1967).
- Lindenbach, B. D. Measuring HCV infectivity produced in cell culture and in vivo. Methods Mol. Biol. 510, 329–36 (2009).
- Mahy, B. & Kangro, H. Virology Methods manual. Academic Press (1996).
- Bjorck, A. Numerical Methods For Linear Least Squares Problems. Computer Science (1996).
- Walls, A. C. et al. Tectonic conformational changes of a coronavirus spike glycoprotein promote membrane fusion. Proc. Natl Acad. Sci. USA 114(42), 11157–11162 (2017).
- Madu, I. G. et al. Characterization of a highly conserved domain within the severe acute respiratory syndrome coronavirus spike protein S2 domain with characteristics of a viral fusion peptide. J. Virol. 83(15), 7411–21 (2009).
- Modrow, S. et al. Molecular virology. Springer Berlin Heidelberg (2013).
- Kangro, H. O. & Mahy, B. W. Virology methods manual. Elsevier (1996).
- Walker, C. M. & Ko, G. Effect of Ultraviolet Germicidal Irradiation on Viral Aerosols. Env. Sci. Technol. 41(15), 5460–5465 (2007).
- The International Commission on Non-Ionizing Radiation Protection, Guidelines on limits of exposure to ultraviolet radiation of wavelengths between 180 nm and 400 nm (incoherent optical radiation). Health Phys, 87(2), p. 171–186 (2004).
- ACGIH(R), 2017 TLVs and BEIs. Threshold Limit Value (TLV) for chemical substances and physical agents and Biological Exposure Indices (BEIs). Signature Publications (2017).
- Reed, L. J. & Muench, H. A simple method of estimating fifty per cent endpoints. Am. J. Epidemiol. 27(3), 493–497 (1938).
- Keene, O. N. The log transformation is special. Stat. Med. 14(8), 811–9 (1995).
- Venables, W. N. & Ripley, B. D. Modern applied statistics with S. 4th ed. Statistics and computing, New York: Springer, xi, 495 p (2002).
- Marazzi, A. Algorithm, Routines, and S functions for Robust Statistics. (Wadsworth & Brooks/cole, Pacific Grove, California, 1993).
- Durbin, J. & Watson, G. S. Testing for serial correlation in least squares regression. I. Biometrika 37(3-4), 409–28 (1950).
- Breusch, T. & Pagan, A. A simple test for heteroscedasticity and random coefficient variation. Econometrica 47(5), 1287–1294 (1979).
Remerciements
Ce travail a été entièrement soutenu par la Fondation Shostack et par la subvention R42-AI125006-03 du NIH. Nous remercions le Dr Alan W. Bigelow et Gary W. Johnson pour la conception initiale et la construction de la chambre à aérosols, ainsi que le Dr Gerhard Randers-Pehrson pour ses idées conceptuelles.
Informations sur l'auteur
Affiliations
Centre de recherche radiologique, Columbia University Irving Medical Center, New York, New York, 10032, USA
Manuela Buonanno, David Welch, Igor Shuryak & David J. Brenner
Contributions
M.B. a réalisé les expériences biologiques et analysé les données ; D.W. a réalisé l'installation de la chambre et la dosimétrie de la lampe ; I.S. a réalisé l'analyse statistique ; D.J.B. a supervisé les études et a fourni des conseils conceptuels. Tous les auteurs ont contribué à la préparation du manuscrit.
Correspondance avec l'auteur
Correspondance avec David J. Brenner.
Déclarations éthique
Intérêts concurrents
D.J.B. a obtenu un brevet intitulé "Apparatus, method and system for selectively affecting and/or killing a virus" (US10780189B2), qui concerne l'utilisation de lumière UV filtrée de 222 nm pour inactiver les virus. En outre, D.J.B. a une collaboration non financière en cours avec Eden Park Illumination, et l'institution des auteurs, l'université Columbia, a accordé une licence pour certains aspects de la technologie de la lumière UV à USHIO Inc.
Informations complémentaires
Accès libre - Cet article est placé sous licence Creative Commons Attribution 4.0 International License, qui autorise l'utilisation, le partage, l'adaptation, la distribution et la reproduction sur tout support ou dans tout format, à condition de créditer de manière appropriée le ou les auteurs originaux et la source, de fournir un lien vers la licence Creative Commons et d'indiquer si des modifications ont été apportées. Les images ou tout autre matériel tiers figurant dans cet article sont inclus dans la licence Creative Commons de l'article, sauf indication contraire dans une ligne de crédit vers le matériel. Si le matériel n'est pas inclus dans la licence Creative Commons de l'article et que l'usage que vous souhaitez en faire n'est pas autorisé par la réglementation ou dépasse l'usage autorisé, vous devrez obtenir l'autorisation directement auprès du détenteur du droit d'auteur. Pour consulter une copie de cette licence, visitez le site http://creativecommons.org/licenses/by/4.0/.
Retrouvez tous nos produits lumière UV-C lointaine 222nm (Far UV-C), qui permettent de désinfecter l'air et les surfaces des pièces de grandes superficies en présence d'êtres vivants, en cliquant sur cette image :
Nos produits Far UV-C 222nm sont aussi en vente dans la boutique France UV-C :

Nous avons besoin de votre consentement pour charger les traductions
Nous utilisons un service tiers pour traduire le contenu du site web qui peut collecter des données sur votre activité. Veuillez consulter les détails dans la politique de confidentialité et accepter le service pour voir les traductions.